La France est confrontée à une pénurie croissante de médecins, une situation qui résulte de décisions politiques prises au cours des dernières décennies. Cette crise, loin d’être une surprise, trouve ses racines dans des choix stratégiques qui ont façonné le paysage médical actuel.
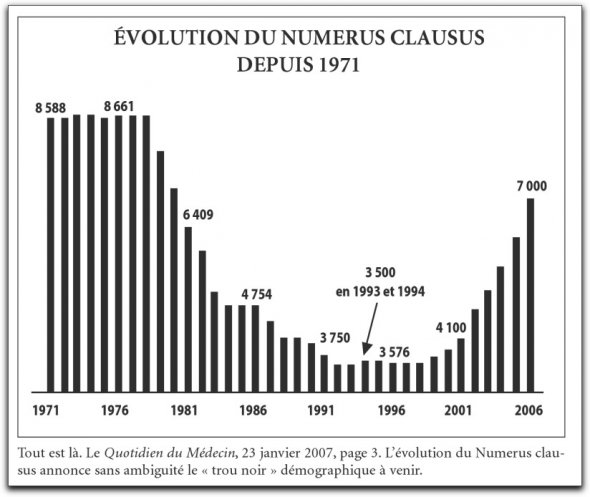
1. Le numerus clausus : une politique restrictive aux conséquences durables :
Dans les années 1970, la France a instauré le numerus clausus, une politique limitant le nombre d’étudiants admis en deuxième année de médecine. Cette mesure visait à réguler le nombre de praticiens afin d’éviter une « surcharge médicale », mais elle a eu l’effet inverse sur le long terme.
En chiffres :
- En 1971, 8 588 étudiants étaient admis en deuxième année de médecine.
- En 1993, ce chiffre est tombé à 3 500, réduisant de plus de moitié le nombre de futurs médecins formés.
Cette réduction drastique a eu des répercussions durables sur le système de santé français. En limitant artificiellement le nombre de médecins, la France s’est progressivement privée d’une relève médicale suffisante.
2. Des départs massifs à la retraite : un renouvellement insuffisant
L’une des principales causes de la pénurie actuelle est le vieillissement des médecins. En effet, près de la moitié des médecins en exercice aujourd’hui partiront à la retraite d’ici 10 ans. Ce phénomène, combiné à la baisse du nombre de nouveaux diplômés, aggrave la situation.
Pourquoi cette situation est-elle problématique ?
De nombreux départs à la retraite ne sont pas compensés par de nouvelles installations.
Les jeunes médecins privilégient souvent les zones urbaines ou des spécialités moins contraignantes.
Les médecins vieillissants, parfois en exercice depuis plusieurs décennies, assurent souvent le suivi de nombreux patients, rendant leur remplacement difficile.
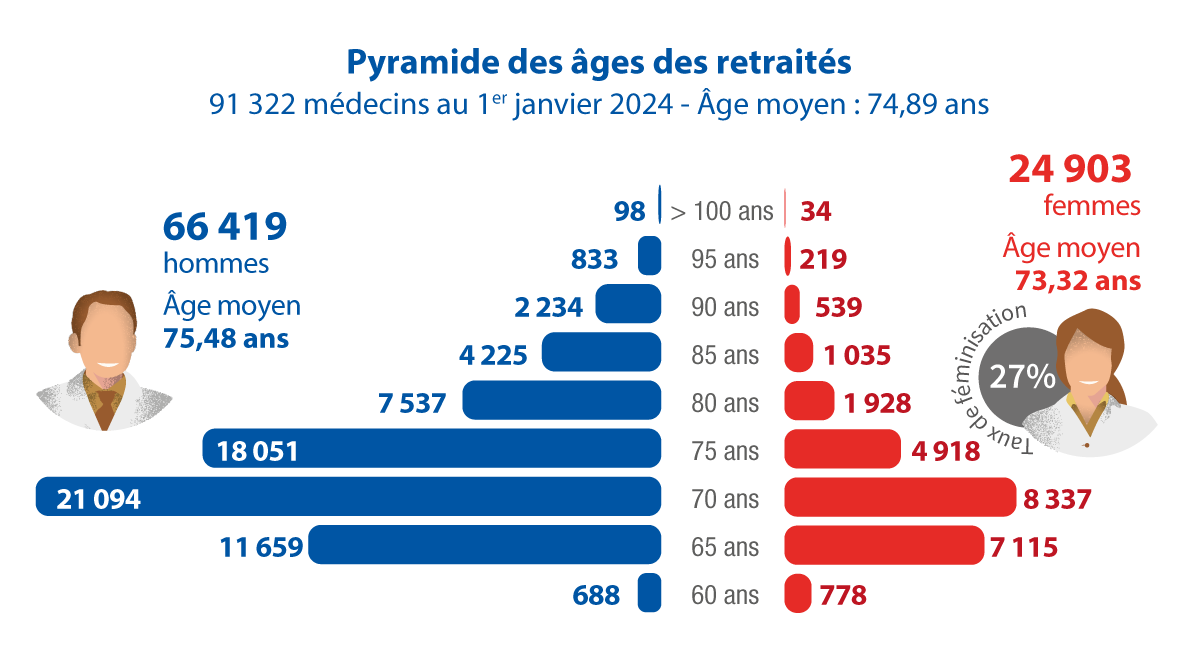
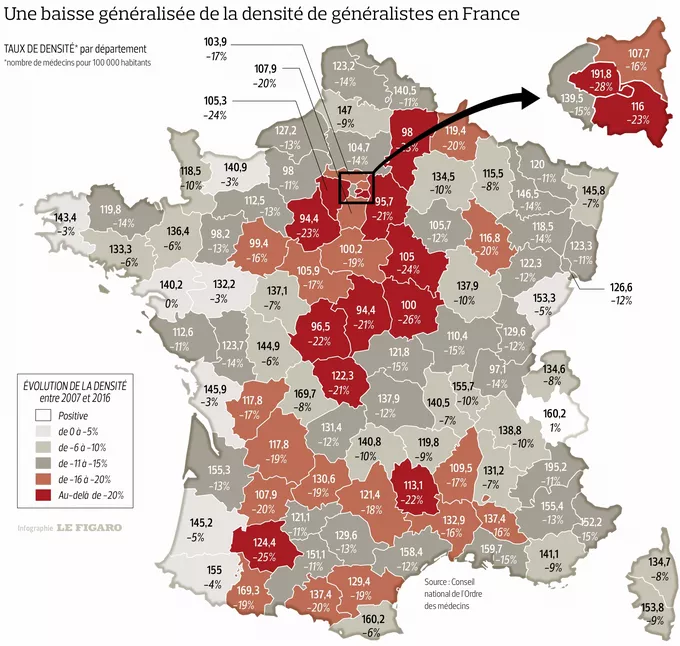
3. Les déserts médicaux : une inégalité territoriale croissante
Le manque de médecins ne touche pas toutes les régions de la même manière. Les zones rurales et certaines banlieues sont particulièrement touchées, créant des déserts médicaux où l’accès aux soins devient un véritable défi.
Les conséquences pour les patients :
Des délais d’attente extrêmement longs pour un rendez-vous.
Une augmentation des distances à parcourir pour consulter un spécialiste.
Un engorgement des urgences hospitalières, faute de médecins de ville disponibles.
Certaines communes tentent d’attirer des médecins en proposant des incitations financières, des locaux professionnels gratuits ou encore des aménagements du temps de travail. Mais malgré ces efforts, la tendance reste préoccupante.
4. Les tentatives de solutions : entre initiatives locales et politiques nationales
🔹 Réformes du numerus clausus : Depuis 2020, le numerus clausus a été supprimé, permettant d’accueillir plus d’étudiants en médecine. Cependant, les effets ne seront visibles que dans 10 à 15 ans, le temps que ces étudiants achèvent leur formation.
🔹 Mesures d’incitation pour les médecins : Certaines régions offrent des primes, des exonérations fiscales ou encore des aides à l’installation pour attirer des médecins dans les zones sous-dotées.
🔹 Téléconsultation et délégation de tâches : Le développement de la télémédecine et l’intégration accrue d’assistants médicaux sont également des solutions envisagées pour pallier le manque de praticiens.
Conclusion
Il est essentiel de repousser les rigidités du système de formation, de favoriser l’installation de médecins dans les zones rurales et d’adopter une approche plus flexible pour garantir un accès aux soins équitable pour tous.


Très intéressant
Bonjour, très bonne analyse en toute vérité, et transparence complète sur les chiffres et pourcentage qui sont exactes , trop de personnes ne sont point informées du réel danger de l’écroulement du meilleur système de protection santé au monde , qui baisse en effectif , année par année. Oui c’est la réalité d’un choix politique qui condamne librement la France à la galère du parcours de soins , et c’est une injustice contrôlée par l’ exécutif en place.
Merci !!!
I enjoyed reading this article. Thanks for sharing your insights.
Merci à vous à très vite